Is het nu reutelen of piepen? De luidruchtige ademhaling van zuigelingen preciezer gekaderd.
Tientallen ouders van zuigelingen consulteren wekelijks de kinderarts omdat ze bezorgd zijn omdat hun baby ‘piept’. Ze zeggen wel ‘piepen’, maar bedoelen soms ‘reutelen’. ‘Piepers’ en ‘reutelaars’ moeten anders behandeld worden. Om het verschil tussen beide symptomen beter te onderscheiden is de NiNbl-studie opgezet, een onderzoek van VITO en het Jessa-ziekenhuis, in het kader van het Limburg Clinical Research Center (LCRC).
Komt een luidruchtige ademhaling bij baby’s vaak voor?
Dr. Marc Raes (medisch diensthoofd kinder- en jeugdgeneeskunde Jessa Ziekenhuis): Bijna een op de twee kinderen vertoont voor de leeftijd van 2 jaar een periode waarin het volgens de ouders ‘piept’ of ‘reutelt’. Bijna één op de vier van deze kinderen heeft zelfs vaker een luidruchtige ademhaling.
U spreekt over ‘piepen’ of ‘reutelen’… Wat is het verschil?
‘Piepen’ wordt veroorzaakt door een obstructie van de onderste luchtwegen, ‘reutelen’ heeft alles te maken met overproductie van slijm in de onderste luchtwegen. Het gaat dus om twee vormen van luidruchtig ademhalen die elk een ander ontstaansmechanisme hebben, waarvan de last verschillend is en de behandeling anders.
Is dit moeilijk te behandelen en is die behandeling belastend voor de baby?
Eigenlijk ondervinden kinderen weinig last van ‘reutelen’, maar het klinkt voor de ouders wel beangstigend. We zien ook dat deze vorm van luidruchtige ademhaling met de jaren voorbij gaat. We behandelen het met anticholinergica, indien nodig. Bij ‘piepen’ daarentegen kiezen we meer voor een behandeling met corticosteroïden en bronchodilatoren. Het is ook mogelijk dat ‘piepen’ evolueert naar astma. Het is dus voor ons belangrijk om te weten welk soort ademhaling het kind heeft. De beschrijving van de ouders is niet erg betrouwbaar en we hebben geen niet-ingrijpende techniek om na te gaan over welk soort luidruchtige ademhaling het eigenlijk gaat. Als je dan weet dat heel veel ouders op een bepaald moment met deze klacht naar de huisarts of de pediater trekken, dan is het duidelijk dat de vraag naar een goede diagnose groot is.
Wat doet die NiNbl-studie precies?
Gitte Slingers (doctoraatsstudente LCRC): Om een diagnose te stellen ausculteert en palpeert de pediater nu de borstkas. De NiNbl-studie – voluit: de non-invasive noisy breathing infants-studie - wil de diagnose van luidruchtig ademende zuigelingen en kleine kinderen optimaliseren. We willen een objectief onderscheid maken tussen beide vormen van luidruchtige ademhaling. Dat doen we door op zoek te gaan naar biomerkers in de uitgeademde lucht en het slijm in de neus. Verder doen we ook een geluidsanalyse van de ademhaling. In de studie willen we de methodes die ik heb opgesomd vergelijken met de manier van diagnosticeren zoals dat nu standaard in de klinische praktijk gebeurt. We hopen dat we daardoor sneller tot een objectieve en snelle diagnose komen waardoor we snel de juiste behandeling kunnen aanvatten.
Is het verschil tussen ‘piepen’ en ‘reutelen’ voor experts altijd duidelijk?
Gitte Slingers (doctoraatsstudente LCRC, verbonden aan VITO): Niet altijd. We hebben het geluid dat de baby’s en peuters maken opgenomen en die geluidsfragmenten aan pediaters laten horen. Zelfs dan is er geen eenduidige analyse. We hebben, eigenlijk vrij onverwacht en vooraf hadden we dat ook niet voorzien, steun gekregen van professor Toon van Waterschoot van het departement Elektrotechniek (ESAT) van de KU Leuven. Twee van zijn masterstudenten hebben hun thesis aan ons project gekoppeld en gaan nu op zoek naar algoritmen in het piepen en reutelen. Aan het eind van de rit hopen we dan ook dat we via deze algoritmen een onderscheid zullen kunnen maken tussen piepen en reutelen.
Hoe kan VITO daarbij helpen?
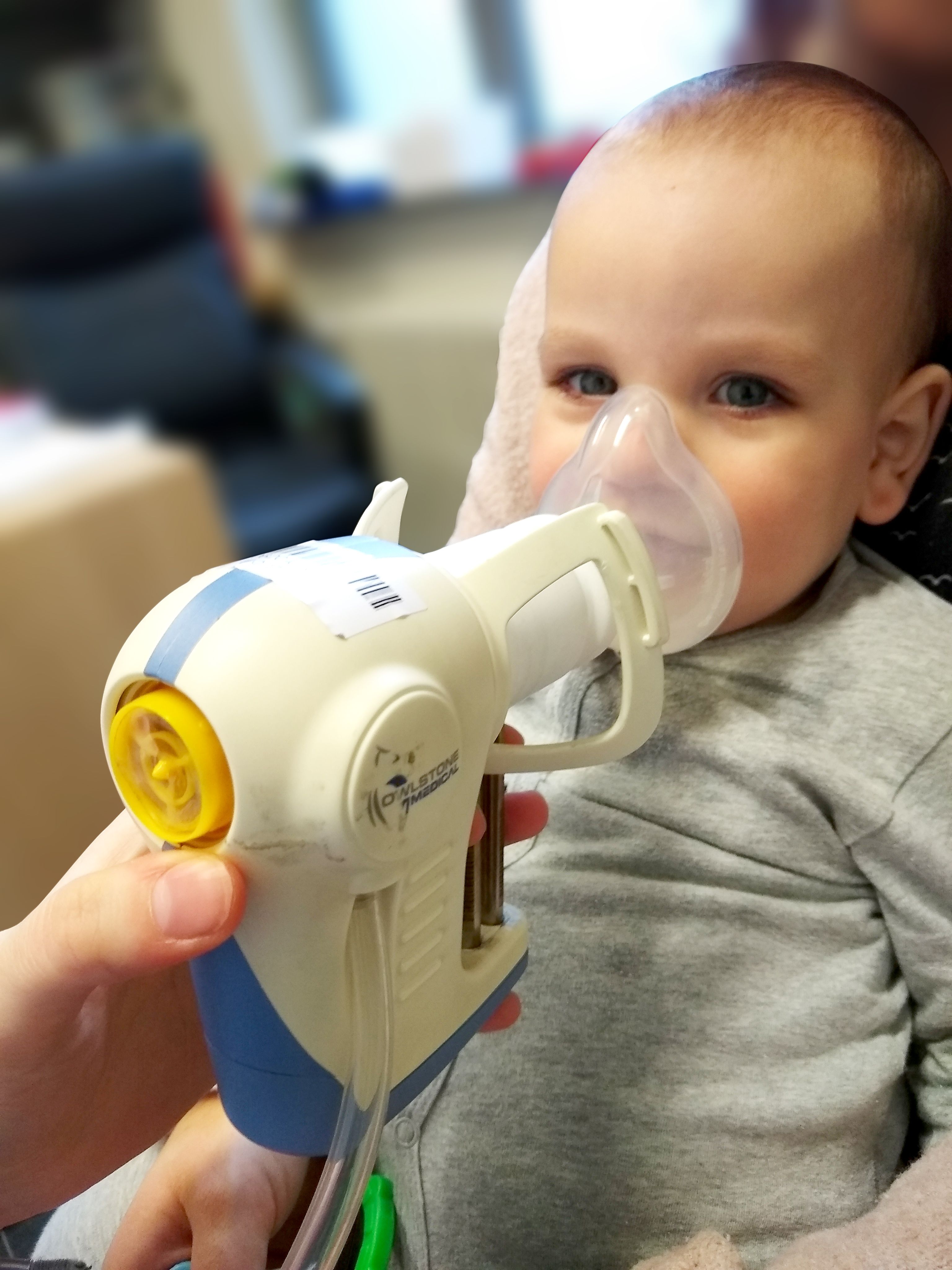
Gudrun Koppen (wetenschappelijk onderzoeker VITO): Zoals Gitte heeft verduidelijkt, willen we met de NiNbl-studie biomerkers zoeken. We weten dat de diverse vormen van luidruchtige ademhaling anders evolueren en een eigen behandeling nodig hebben. We vermoeden dus dat er verschillende onderliggende pathofysiologische mechanismen meespelen. Als dat zo is, dan zijn er ook verschillende biomerkers bij betrokken of dezelfde biomerkers maar in verschillende verhoudingen. Uitgeademde lucht en nasaal slijm zijn een afspiegeling van wat er zich in de luchtwegen afspeelt. Je kunt beide ook gemakkelijk collecteren zonder vervelende ingrepen bij het kind. Het kind moet niet actief meewerken en het ondervindt er weinig ongemak van. We vangen de uitgeademde lucht op in een maskertje dat over mond en neus wordt geplaatst. De vluchtige organische componenten (VOC’s) die we willen analyseren, worden verzameld in een soort absorberende patronen in het toestel dat de lucht opvangt. Om het slijm uit de neus op te vangen wordt een zachte wisser gebruikt. Die nasale wisser absorbeert het slijm.
Jullie zijn nu al een tijdje bezig. Kunnen jullie al een tip van de sluier oplichten over de resultaten?
De eerste resultaten bij een 20-tal kinderen met luidruchtige ademhaling tonen dat in het neusslijm dat wij met de nasale wisser verzameld hebben, vaak één of meer virussen gevonden worden. We konden bij deze kinderen alle geselecteerde inflammatiemerkers goed meten. Op dit moment is het nog te vroeg voor conclusies, maar het interessante voor ons was toch wel dat we nu al bij sommige patiënten bij de opvolgingsonderzoeken een evolutie in deze biomerkers konden vaststellen. Wordt dus ongetwijfeld vervolgd!